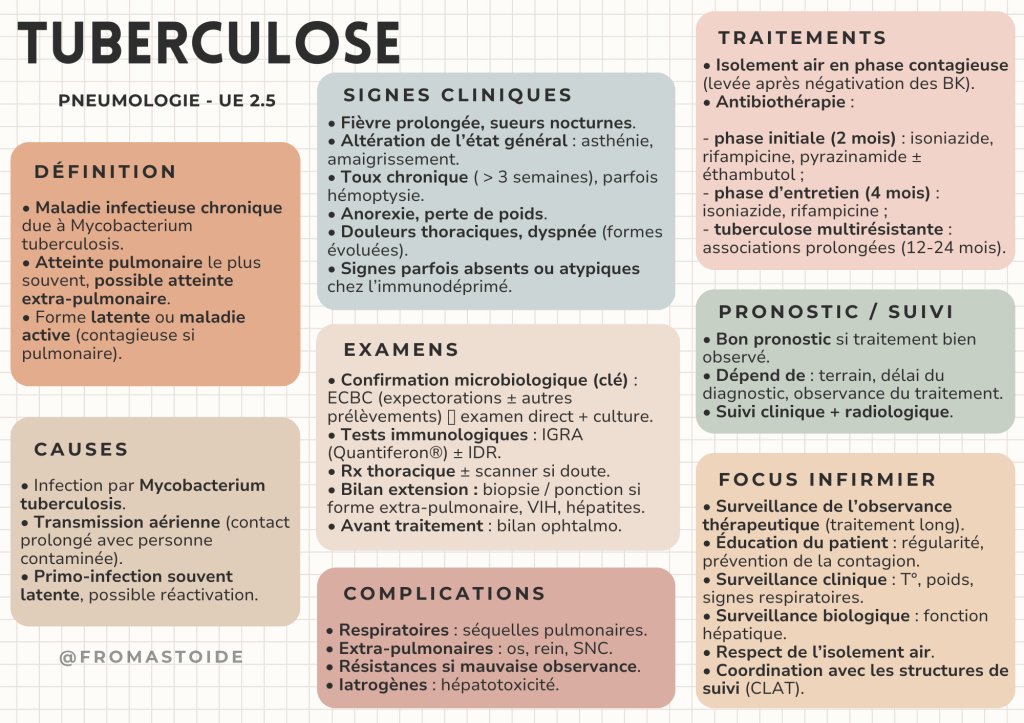
Définition
La tuberculose est une maladie infectieuse chronique à transmission interhumaine, causée par Mycobacterium tuberculosis.
Elle touche principalement les poumons (tuberculose pulmonaire) mais peut atteindre d’autres organes : ganglions, os, reins, système nerveux central (tuberculose extra-pulmonaire).
On distingue :
● Infection tuberculeuse latente (ITL) : infection asymptomatique, non contagieuse, bacille présent mais contrôlé par l’immunité.
● Tuberculose maladie : infection active, généralement pulmonaire, contagieuse si atteinte respiratoire.
La tuberculose est une maladie à déclaration obligatoire.
Causes
● Infection par Mycobacterium tuberculosis (bacille de Koch).
● Transmission par voie aérienne : microgouttelettes émises lors de la toux, parole, éternuement.
● Contact prolongé et répété : avec une personne atteinte de tuberculose pulmonaire active.
● Évolution possible :
• primo-infection tuberculeuse : premier contact infectant, le plus souvent latent ;
• tuberculose maladie : atteinte pulmonaire isolée dans ≈ 80 % des cas (± pleurale) ;
• dissémination hématogène : formes miliaires ou atteintes osseuses (mal de Pott), urinaires, surrénaliennes, hépatiques ou cérébrales.
Seules les formes pulmonaires actives sont contagieuses.
Signes cliniques
● Fièvre prolongée modérée avec sueurs nocturnes.
● Altération de l’état général (asthénie, amaigrissement).
● Toux chronique (> 3 semaines), parfois hémoptysie.
● Anorexie, perte de poids.
● Douleurs thoraciques.
● Dyspnée (formes évoluées).
Les signes peuvent être absents ou atypiques chez les personnes immunodéprimées.
Examens
Biologie et microbiologie
• ECBC (expectorations, tubage gastrique, aspirations bronchiques, liquide pleural) : examen direct + culture, mise en évidence du Mycobacterium tuberculosis ;
• test IGRA (Quantiferon®) : test sanguin mesurant l’interféron-γ ;
• IDR à la tuberculine : témoigne d’un contact antérieur (moins spécifique).
Imagerie
• Rx thoracique : infiltrats apicaux, nodules, cavernes, adénopathies, pleurésies ;
• scanner thoracique : formes complexes ou doute diagnostique ;
• IRM : suspicion d’atteinte osseuse ou neurologique.
Autre examens
• biopsie / ponction (ganglion, os, liquide pleural, LCR) ;
• ECBU spécifique : tuberculose rénale ;
• bilan sanguin initial (VIH, hépatites B et C).
Un bilan ophtalmologique est recommandé avant le traitement.
Complications
● Complications liées à la maladie : détresse respiratoire, séquelles pulmonaires (fibrose, bronchectasies), atteintes neurologiques ou osseuses.
● Complications liées au traitement : hépatotoxicité, troubles digestifs, réactions cutanées, neuropathies périphériques.
● Résistance aux antituberculeux (TB-MR, TB-UR) en cas de mauvaise observance.
Traitements
Mesures générales
• isolement respiratoire (air) en phase contagieuse ;
• levée après négativement des BK crachats.
Antibiothérapie
• phase initiales (2 mois) : isoniazide, rifampicine, pyrazinamide, ± éthambutol selon le contexte ;
• phase d’entretien (4 mois) : isoniazide, rifampicine ;
• tuberculose multirésistante : associations de 4 à 6 antituberculeux, traitement prolongé (12 à 24 mois).
La durée et la composition du traitement dépendent de la sensibilité du bacille.
Pronostic et suivi
● Non-contagiosité après 2 à 3 semaines de traitement bien conduit.
● Guérison habituelle si observance correcte.
● Confirmation de guérison à distance par suivi clinique et radiologique.
Facteurs de mauvais pronostic :
● Immunodépression (VIH, traitements immunosuppresseurs).
● Retard diagnostique.
● Mauvaise observance.
● Formes multirésistantes.
Focus infirmier
● Surveillance de l’observance thérapeutique (traitement long).
● Éducation du patient : importance de la régularité, prévention de la contagion.
● Surveillance clinique : T°, poids, signes respiratoires.
● Surveillance biologique : fonction hépatique.
● Respect des mesures d’isolement.
● Coordination avec les structures de suivi (CLAT).
L’éducation thérapeutique est un élément clé de la prévention des résistances.
Laisser un commentaire